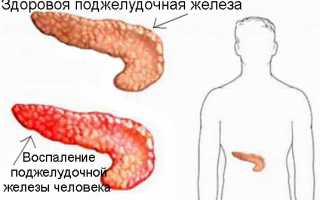
Механизмы развития запора при поражении поджелудочной железы
Острый панкреатит — это быстро развивающееся состояние, сопровождающееся аутоагрессией. В данном случае клетки поджелудочной железы, известные как панкреатоциты, начинают выделять значительное количество протеолитических ферментов, которые разрушают белковые структуры. Высокая концентрация этих ферментов приводит к разрушению клеток.
Обострение хронического панкреатита также протекает по аналогичному сценарию. Чем чаще происходят такие обострения, тем больше клеток поджелудочной железы погибает. Это разрушение приводит к снижению выработки ферментов и гормонов, что в свою очередь нарушает экзокринную и инкреторную функции железы.
Снижение уровня протеолитических ферментов в кишечном химусе является важным фактором, регулирующим перистальтику кишечника. Чем меньше этих ферментов, тем медленнее и хуже происходит сокращение мышечных волокон стенок кишечника, что может привести к запорам.
Врачи отмечают, что запор у больных панкреатитом является распространенной проблемой, связанной с нарушением пищеварительных процессов. Панкреатит, как воспаление поджелудочной железы, приводит к недостаточной выработке ферментов, что затрудняет переваривание пищи и может вызывать замедление кишечной перистальтики. Специалисты подчеркивают важность правильного питания: рацион должен быть богат клетчаткой, что способствует нормализации стула. Кроме того, врачи рекомендуют увеличить потребление жидкости и заниматься физической активностью, что также помогает улучшить работу кишечника. В некоторых случаях может потребоваться медикаментозное лечение, однако назначение препаратов должно осуществляться только врачом с учетом индивидуальных особенностей пациента. Таким образом, комплексный подход к лечению запора у больных панкреатитом является ключевым для улучшения качества жизни пациентов.

Провоцирующие факторы
Нарушения стула при соблюдении правильного питания и лечении хронического панкреатита встречаются довольно редко, а иногда и вовсе отсутствуют. Тем не менее, существуют определенные факторы, способные вызывать различные расстройства пищеварительной системы:
- избыток жирной пищи в рационе;
- нехватка клетчатки;
- недостаточное потребление жидкости;
- злоупотребление алкоголем и никотином;
- стрессовые ситуации;
- недостаточная коррекция уровня сахара при диабете.
Ошибки в питании чаще всего приводят к запорам, особенно это касается жирной или острой пищи. Также важным аспектом нормального формирования кала и перистальтики является достаточное количество жидкости. Это особенно заметно на примере пациентов с диабетом. Плохо контролируемый уровень глюкозы в крови приводит к повышению концентрации сахара в кишечном содержимом. Это, в свою очередь, вызывает недостаток влаги в каловых массах и слизистой оболочке кишечника, что и приводит к запорам.
Диабет часто сопутствует панкреатиту, так как инсулин вырабатывается поджелудочной железой. При хроническом воспалении страдают как секреторные, так и инкреторные функции. Таким образом, нарушение углеводного обмена является вторичным состоянием по отношению к панкреатиту. В некоторых случаях ситуация может быть обратной: сначала развивается диабет, который при длительном течении приводит к нарушению экзокринной функции.
Гастроинтестинальная форма диабетической автономной нейропатии может развиваться как у пожилых, так и у молодых людей. Она характеризуется нарушением вегетативной иннервации, что проявляется предрасположенностью к запорам.
| Причина запора при панкреатите | Механизм развития | Рекомендации по устранению |
|---|---|---|
| Нарушение пищеварения | Недостаток ферментов поджелудочной железы приводит к неполному расщеплению пищи, образованию плотных каловых масс. | Прием ферментных препаратов (панкреатин, креон) по назначению врача. |
| Обезвоживание | Воспаление поджелудочной железы может сопровождаться рвотой, диареей, что приводит к потере жидкости и уплотнению стула. | Увеличение потребления жидкости (вода, некрепкий чай, отвар шиповника) до 2-2,5 литров в день. |
| Изменение диеты | Ограничение жирной, жареной, острой пищи, а также продуктов, богатых клетчаткой, может замедлить перистальтику кишечника. | Постепенное введение в рацион продуктов, богатых растворимой клетчаткой (овощи, фрукты, цельнозерновые крупы) после консультации с врачом. |
| Прием лекарственных препаратов | Некоторые лекарства, используемые при панкреатите (например, опиоидные анальгетики), могут вызывать запоры как побочный эффект. | Обсуждение с врачом возможности замены препаратов или назначения слабительных средств. |
| Снижение физической активности | Постельный режим или ограниченная подвижность при обострении панкреатита замедляет работу кишечника. | Постепенное увеличение физической активности (ходьба, легкие упражнения) по мере улучшения состояния. |
| Стресс и психоэмоциональное напряжение | Стресс может влиять на моторику кишечника, вызывая как запоры, так и диарею. | Методы релаксации (дыхательные упражнения, медитация), консультация психолога при необходимости. |
| Нарушение микрофлоры кишечника | Дисбактериоз, вызванный воспалением или приемом антибиотиков, может нарушать нормальное пищеварение. | Прием пробиотиков и пребиотиков по назначению врача. |
| Механические препятствия | В редких случаях, при осложнениях панкреатита (например, кисты, псевдокисты), может возникать сдавление кишечника. | Диагностика и лечение основного заболевания. |
Клинические особенности
Расстройства стула при панкреатите могут проявляться как в постоянной, так и в эпизодической форме. В первом случае запоры беспокоят пациента на протяжении длительного времени. Люди с таким состоянием отмечают, что дефекация происходит нерегулярно, примерно раз в 3–5 дней.
Ситуация усугубляется увеличением газообразования и болями в области живота. У пациентов с изначально нарушенным ритмом метеоризм может негативно сказаться на течении заболевания. Запоры имеют свои особенности:
- Консистенция стула может варьироваться от жидкой до довольно твердой, что иногда приводит к образованию микротрещин в прямой кишке при натуживании;
- В стуле можно обнаружить кусочки непереваренной пищи;
- Часто он обладает характерным навязчивым и крайне неприятным запахом, который возникает из-за длительного брожения и гниения каловых масс.
Позывы к дефекации могут быть ложными. Пациенты пытаются справиться с запорами, принимая слабительные препараты без контроля. Однако быстро развивается толерантность к ним, и в результате больной вынужден увеличивать дозу. Часто к этому состоянию присоединяется флатуленция.
Запор — частая проблема у пациентов с панкреатитом, и многие из них делятся своими переживаниями на форумах и в социальных сетях. Люди отмечают, что нарушение работы поджелудочной железы влияет на пищеварение, что, в свою очередь, может приводить к затруднениям с опорожнением кишечника. Некоторые пациенты рассказывают о том, как изменение диеты, включая увеличение потребления клетчатки и жидкости, помогло им справиться с этой неприятной проблемой. Другие же упоминают о необходимости использования слабительных средств, но предостерегают о возможных побочных эффектах. Важно, что многие советуют не игнорировать симптомы и обращаться к врачу, чтобы избежать осложнений. Общая рекомендация — следить за своим состоянием и адаптировать образ жизни, чтобы минимизировать дискомфорт.

Как лечить?
Запор, возникающий на фоне хронического панкреатита, требует соответствующего лечения. Как можно уменьшить частоту расстройств стула или вовсе избавиться от них?
При постоянных запорах стоит рассмотреть возможность начала терапии с использованием заместительных препаратов. К таким средствам относятся ферментные препараты, такие как Мезим, Фестал, Панкреатин и Креон. Рекомендуется принимать их 3–4 раза в день в зависимости от количества приемов пищи. Через неделю после начала лечения следует обратиться к врачу для оценки результатов.
Корректировка рациона питания является ключевым моментом не только в лечении запоров, но и в их профилактике. Какой должна быть диета при хроническом панкреатите и склонности к запорам? Основные рекомендации таковы:
- Увеличить потребление клетчатки.
- Снизить количество продуктов, способствующих образованию газов.
- Ограничить употребление острого, жирного и соленого.
- Пища должна подаваться теплой (не горячей).
- По возможности сократить потребление газированных напитков, кофе и чая.
- Включить в рацион кисели, каши и овощные супы.
- Фрукты и овощи должны присутствовать в ежедневном меню.
Выбор слабительного средства следует осуществлять совместно с врачом. Рекомендуется отдавать предпочтение препаратам растительного происхождения, таким как Микролакс и Фитолакс. В рацион также можно добавлять продукты с легким слабительным эффектом, например, томаты, сливы и кефир.
Народные средства, особенно растительного происхождения, могут быть полезны, однако перед их применением необходимо проконсультироваться с врачом. Хорошо зарекомендовали себя отвары и чаи на основе мяты, мелиссы и крушины. Вазелиновое и касторовое масла также остаются актуальными.
В любом случае, при длительных запорах важно обратиться за консультацией к терапевту или гастроэнтерологу. Специалисты назначат необходимые клинические исследования, анализы кала, УЗИ органов брюшной полости и другие методы диагностики.
Вопрос-ответ

Как запор может влиять на состояние пациента с панкреатитом?
Запор может усугубить симптомы панкреатита, так как он может приводить к повышенному давлению в брюшной полости, что может ухудшить кровообращение и способствовать воспалению поджелудочной железы. Кроме того, запор может вызывать дискомфорт и боль, что негативно сказывается на общем состоянии пациента.
Какие меры можно предпринять для предотвращения запора при панкреатите?
Для предотвращения запора рекомендуется увеличить потребление клетчатки, употребляя больше фруктов, овощей и цельнозерновых продуктов. Также важно поддерживать достаточный уровень гидратации, пить много воды и заниматься физической активностью, если это позволяет состояние здоровья. В некоторых случаях может потребоваться консультация врача для назначения мягких слабительных средств.
Когда следует обратиться к врачу при запоре у больных панкреатитом?
Необходимо обратиться к врачу, если запор длится более нескольких дней, сопровождается сильной болью в животе, рвотой, вздутием или другими тревожными симптомами. Важно исключить возможные осложнения и получить рекомендации по лечению, учитывая индивидуальные особенности состояния пациента.
Советы
СОВЕТ №1
Регулярно следите за своим питанием. Включите в рацион больше клетчатки, которая помогает улучшить перистальтику кишечника. Овощи, фрукты и цельнозерновые продукты способствуют нормализации стула и предотвращают запоры.
СОВЕТ №2
Увлажняйте организм. Пейте достаточное количество воды в течение дня, чтобы избежать обезвоживания, которое может усугубить запоры. Рекомендуется выпивать не менее 1,5-2 литров воды в день, если нет противопоказаний.
СОВЕТ №3
Регулярно занимайтесь физической активностью. Умеренные физические нагрузки, такие как прогулки или легкие упражнения, могут помочь стимулировать работу кишечника и улучшить пищеварение.
СОВЕТ №4
Обратитесь к врачу при необходимости. Если запоры становятся хроническими или сопровождаются болями, важно проконсультироваться с врачом для исключения серьезных заболеваний и получения рекомендаций по лечению.