Из-за чего возникает
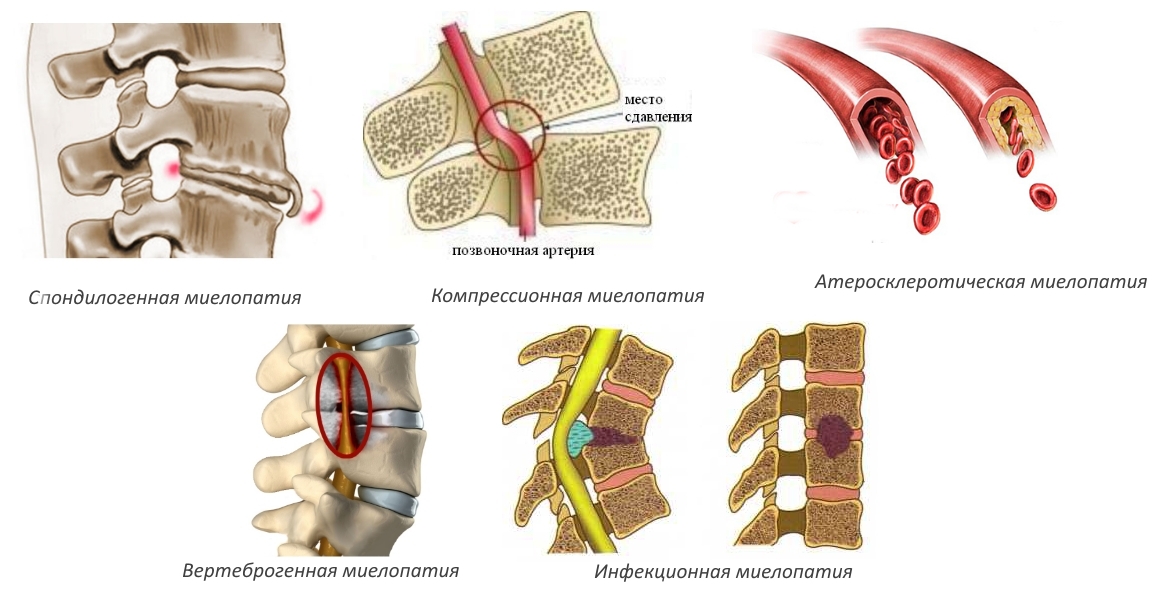
Заболевание может затрагивать любые отделы позвоночника, но наиболее распространена торакальная форма. Патологические состояния классифицируются по причинам их возникновения:
Компрессионная миелопатия возникает из-за травм спинного мозга. При переломах и ушибах позвонки могут смещаться, что приводит к его сдавлению.
- Атеросклеротическая форма развивается на фоне образования тромбов и накопления холестериновых бляшек в сосудах. Гипертония, нарушающая кровоснабжение спинного мозга, также может быть провоцирующим фактором. Основные симптомы включают потерю чувствительности в конечностях, парезы, параличи и нарушения речи.
- Сосудистая миелопатия чаще всего затрагивает верхние отделы позвоночника. Пациенты могут испытывать мышечную слабость и онемение пальцев рук. Причиной может стать межпозвоночная грыжа. Торакальная миелопатия считается редким осложнением, так как поражение дисков чаще наблюдается в поясничной области. Для диагностики требуется высокоточное медицинское оборудование. Симптомы миелопатии нередко путают с проявлениями опухолей.
- Дегенеративная форма развивается из-за нарушенного кровоснабжения спинного мозга. Основной причиной является нехватка витаминов и минералов. Компрессионная миелопатия рассматривается как осложнение различных заболеваний опорно-двигательного аппарата. К факторам, способствующим ее развитию, относятся спондилез, опухоли, спинномозговые кровоизлияния, воспалительные процессы, травмы позвоночника и протрузия межпозвоночных дисков.
- Спондилогенная миелопатия возникает при травмах, когда пациент вынужден находиться в неестественном положении. Дисциркуляторные формы патологии имеют хроническое течение. Их характерные признаки включают мышечные спазмы, парестезии и нарушения функций органов грудной клетки. Очаговая миелопатия может развиваться при попадании радиоактивных частиц в организм или внешнем облучении. Посттравматическое поражение спинного мозга может приводить как к снижению чувствительности, так и к параличу конечностей. Прогрессирующая миелопатия отличается быстрым развитием и выраженными симптомами.
Врачи подчеркивают, что грудная миелопатия может проявляться различными симптомами, которые часто игнорируются пациентами. Основные признаки включают боль в спине, онемение и слабость в конечностях, а также нарушения координации и чувствительности. Эти симптомы могут прогрессировать, приводя к серьезным последствиям, таким как паралич или инвалидность. Специалисты отмечают, что ранняя диагностика и лечение играют ключевую роль в предотвращении осложнений. Важно не откладывать визит к врачу при первых признаках недомогания, так как своевременное вмешательство может значительно улучшить качество жизни пациента и предотвратить необратимые изменения в спинном мозге.
https://youtube.com/watch?v=bWlelBsJLUc
Признаки заболевания
Проявления грудной миелопатии зависят от факторов, способствующих её возникновению. Однако можно выделить общие симптомы, указывающие на патологический процесс в организме:
- нарушение работы мышц в соответствующем сегменте позвоночника;
- парез или паралич верхних конечностей;
- повышение температуры тела;
- лихорадочные состояния;
- болезненные ощущения, иррадиирующие в внутренние органы.
Если вы заметили хотя бы один из этих симптомов, немедленно обратитесь за медицинской помощью.
| Симптом | Описание | Опасность |
|---|---|---|
| Боль в шее и спине | Может быть острой, тупой, ноющей или жгучей; может иррадиировать в руки и ноги. | Сильная боль может ограничивать подвижность, вызывать мышечные спазмы и нарушение сна. |
| Онемение и покалывание | Потеря чувствительности в руках, ногах, туловище. | Может привести к потере контроля над мочеиспусканием и дефекацией, а также к травмам из-за отсутствия чувствительности. |
| Мышечная слабость | Снижение силы в руках и ногах, затруднение выполнения повседневных действий. | Может привести к падениям, инвалидности и полной потере двигательной функции. |
| Нарушение координации | Трудности с ходьбой, поддержанием равновесия, выполнением тонких движений. | Повышенный риск падений и травм. |
| Нарушение чувствительности | Изменение восприятия температуры, давления, боли. | Может привести к ожогам, травмам и незамеченным повреждениям. |
| Нарушение функции тазовых органов | Затруднения с мочеиспусканием (недержание или задержка мочи), дефекацией (запор или недержание кала). | Повышенный риск инфекций мочевыводящих путей и других осложнений. |
| Изменение рефлексов | Повышение или снижение рефлексов. | Показатель степени повреждения спинного мозга. |
Диагностические мероприятия
Грудная миелопатия — это состояние, которое вызывает серьезные опасения у пациентов и врачей. Многие люди отмечают, что основными симптомами являются боли в спине, онемение и слабость в конечностях, а также нарушения координации. Эти проявления могут значительно ухудшить качество жизни, ограничивая физическую активность и повседневные дела. Опасность грудной миелопатии заключается в том, что она может привести к необратимым повреждениям спинного мозга, что в свою очередь может вызвать паралич или другие серьезные неврологические нарушения. Люди часто подчеркивают важность ранней диагностики и своевременного лечения, чтобы предотвратить прогрессирование заболевания. Обсуждая свои переживания, пациенты отмечают, что поддержка со стороны близких и профессионалов играет ключевую роль в их восстановлении и адаптации к новым условиям жизни.
https://youtube.com/watch?v=KCq1u49Zwvw
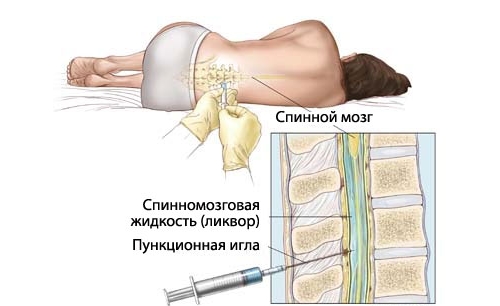
Диагностика миелопатии требует тщательного обследования. Для установления точного диагноза и выяснения причин заболевания необходимо пройти ряд процедур в стационаре. В первые сутки проводятся клинические и биохимические анализы крови. Их результаты помогают врачу определить наличие воспалительного процесса и его связь с инфекцией.
К инструментальным методам исследования при миелопатии относятся:
* рентгенография;
* флюорография;
* денситометрия;
* компьютерная томография (КТ);
* магнитно-резонансная томография (МРТ);
* электрокардиография (ЭКГ).
Если есть подозрение на злокачественные образования, выполняются пункция спинного мозга, биопсия с последующим гистологическим исследованием и посев спинальной жидкости.
Способы лечения
При торакальной миелопатии используются не только медикаменты, но и физиотерапевтические процедуры. Несмотря на серьезность заболевания, доступно множество методов лечения. Для облегчения симптомов миелопатии применяются нестероидные противовоспалительные и обезболивающие средства, которые уменьшают отечность и снимают болевые ощущения. Медикаментозная терапия может также включать антибиотики и гормональные препараты.
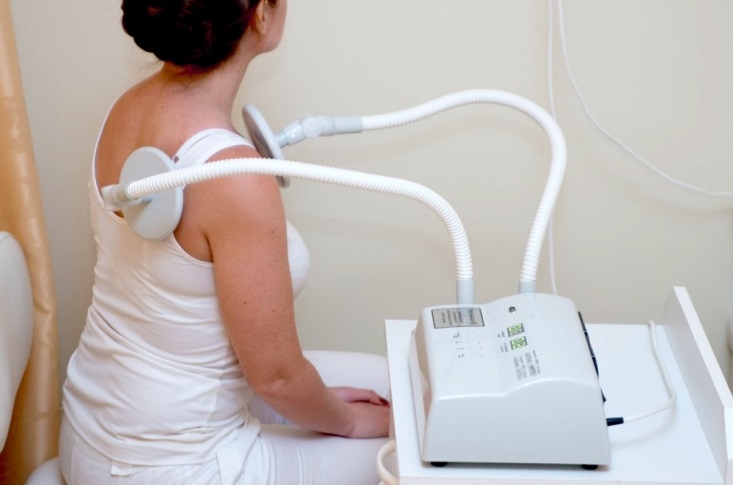
Следующий этап лечения — физиотерапевтические методы, которые можно применять только при отсутствии дискомфорта в пораженной зоне. Наиболее эффективные из них:
- массаж;
- иглорефлексотерапия;
- мануальная терапия;
- УВЧ-терапия.
При посттравматической миелопатии проводится вытяжение позвоночника с использованием специализированных устройств. После того как позвонки займут правильное положение, пациенту назначаются занятия лечебной физкультурой.
Важно помнить, что самостоятельно подбирать упражнения строго запрещено. Их выполнение требует профессиональной подготовки и постоянного контроля со стороны инструктора, иначе могут возникнуть серьезные осложнения.
В некоторых случаях лечение миелопатии может потребовать хирургического вмешательства. Во время операции вправляются межпозвоночные грыжи или удаляются злокачественные образования. Это необходимо для устранения причин заболевания. Эффективность лечения значительно возрастает при строгом соблюдении рекомендаций врача. Прогноз можно составить только после завершения первых этапов терапии.
Существуют причины миелопатии, устранение которых может привести к полному выздоровлению, такие как инфекционные и посттравматические воспалительные процессы. Однако есть и патологические состояния, считающиеся неизлечимыми, например, остеопороз. В некоторых случаях терапия оказывается неэффективной, и пациент может потерять трудоспособность.
https://youtube.com/watch?v=RUkH-vpAt8g
Чем опасно заболевание?
Вторичная миелопатия может привести к серьезным последствиям, включая полный паралич верхних конечностей и утрату трудоспособности.
Часто наблюдаются сильные боли и затруднения с дыханием. Восстановление нормальной работы органов возможно, но зависит от степени повреждения спинного мозга. При хронических формах заболевания лечение обычно приносит лишь временное облегчение.
Чтобы предотвратить развитие миелопатии, важно вести здоровый образ жизни и правильно питаться. Специфических профилактических мер не существует, так как заболевание может быть вызвано различными факторами. Тем не менее, есть общие рекомендации для поддержания здоровья позвоночника и внутренних органов:
- следите за осанкой;
- регулярно занимайтесь физической активностью;
- уделяйте время активному отдыху.
Для предотвращения атеросклеротических форм миелопатии стоит соблюдать принципы здорового питания. Рекомендуется исключить жирную и жареную пищу, а также алкоголь.
Спите лучше на жестком матрасе с подходящей подушкой, чтобы голова не свисала и не была запрокинута. Эти простые советы помогут избежать не только миелопатии, но и многих других заболеваний опорно-двигательного аппарата.
Вопрос-ответ
Чем опасна миелопатия?
Осложнения миелопатии приводят человека к инвалидному креслу, а в особо тяжёлых случаях – к смерти. Следование всем рекомендациям специалиста позволит как можно скорее избавиться от миелопатии и предотвратить повторное возникновение болезни в последующем.
Что такое грудная миелопатия?
Грудная миелопатия характеризуется поражением спинного мозга в средней части позвоночника.
Как ощущается боль при миелопатии?
Некоторые пациенты жалуются на боли в шее, которые отдают в руки, или онемение, вплоть до потери силы в руках. Важными признаками миелопатии являются даже не боль, а неврологические расстройства. Типичным является также «засыпание» рук во время ночного сна.
Что такое миелопатия простыми словами?
Миелопатия — заболевание позвоночника, а, точнее, обобщенное понятие для обозначения поражений спинного мозга различного генеза. Чаще всего это хроническое состояние, дистрофический процесс, который начинается на фоне другой патологии, однако оно может возникать и остро.
Советы
СОВЕТ №1
Обратите внимание на ранние симптомы: если вы замечаете онемение, слабость или боль в руках и ногах, не откладывайте визит к врачу. Ранняя диагностика может значительно улучшить прогноз и предотвратить дальнейшие осложнения.
СОВЕТ №2
Регулярно проходите медицинские обследования, особенно если у вас есть предрасположенность к заболеваниям позвоночника. Это поможет выявить проблемы на ранних стадиях и начать лечение до появления серьезных симптомов.
СОВЕТ №3
Следите за осанкой и избегайте длительного пребывания в одной позе. Правильная осанка и регулярные перерывы в работе помогут снизить нагрузку на позвоночник и предотвратить развитие миелопатии.
СОВЕТ №4
Обсуждайте с врачом возможные методы лечения и реабилитации. В зависимости от степени заболевания, могут быть предложены как консервативные, так и хирургические варианты, которые помогут улучшить качество жизни.