Показания и противопоказания к проведению операции
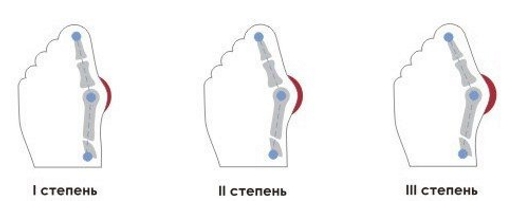
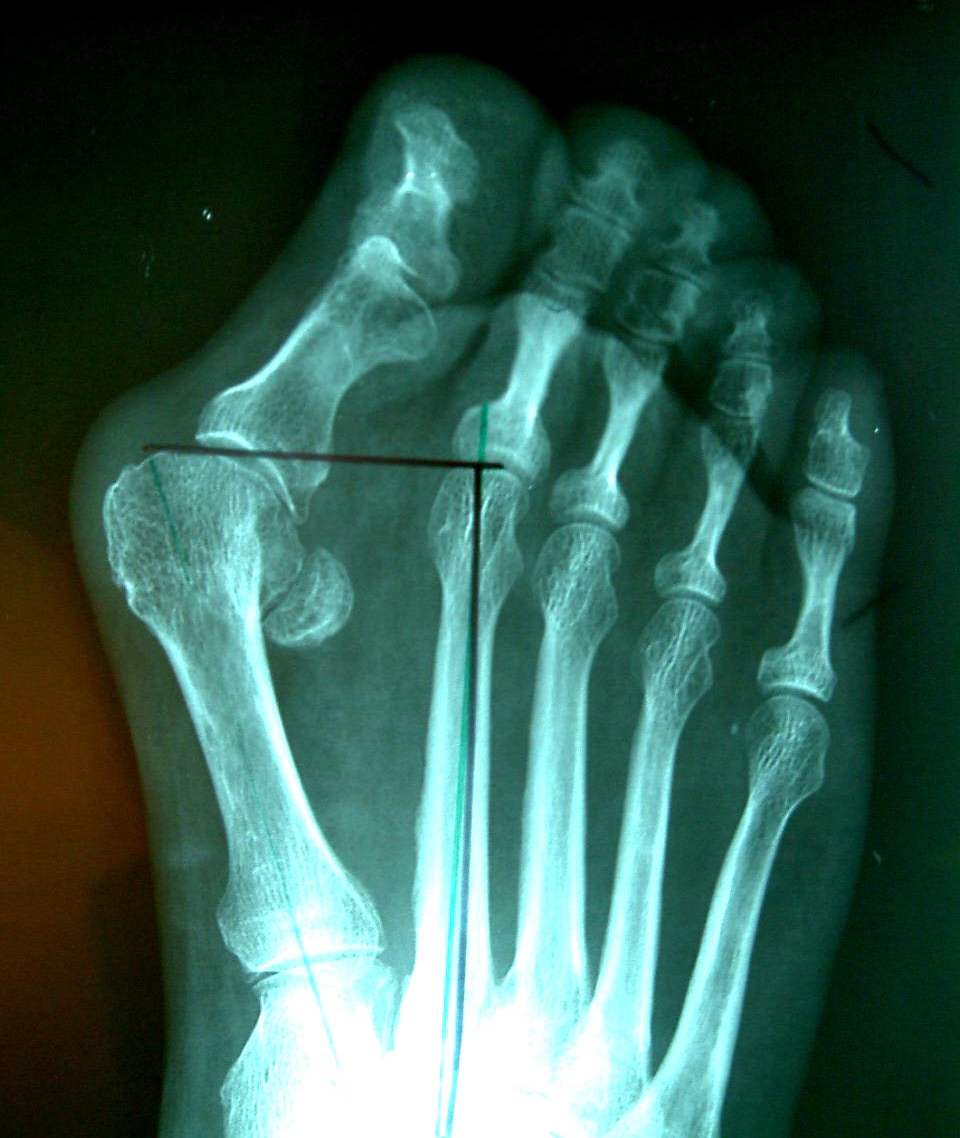
Операция по удалению косточки на большом пальце ноги обычно выполняется на третьей стадии деформации стопы. Эта стадия характеризуется отклонением большого пальца в сторону остальных под углом более 35° и смещением первой плюсневой кости в противоположную сторону под углом более 18°. Эти данные устанавливаются врачом на основе рентгеновского исследования.
К основным показаниям для операции относятся:
- высокая плотность суставов;
- плоскостопие;
- гиперемия — покраснение кожи на ступне;
- болевые ощущения при ходьбе и в покое;
- повышенная подвижность большого пальца;
- деформация других костей стопы;
- кровотечения в области выпирающей косточки.
В некоторых случаях операцию можно провести на первой или второй стадии, если шишка вызывает дискомфорт, а консервативные методы не помогают. На этих этапах удаляется шишка, состоящая из мышечной ткани или нароста на кости.
Тем не менее, вальгусную деформацию следует лечить с первых признаков. Существует вероятность, что традиционные методы помогут справиться с проблемой, и операция не потребуется. Однако у данной процедуры есть противопоказания:
- избыточный вес;
- заболевания, влияющие на свертываемость крови;
- тромбоз с воспалением сосудистых стенок;
- сахарный диабет;
- нарушения кровоснабжения тканей ног;
- некоторые патологии опорно-двигательной системы.
Обратиться к врачу стоит не только при выраженных симптомах, но и при первых проявлениях. Это поможет избежать хирургического вмешательства и получить квалифицированную консультацию специалиста.
Врачи отмечают, что операция по удалению косточки большого пальца ноги, известная как бурсэктомия, является эффективным решением для пациентов, страдающих от болей и дискомфорта, вызванныхHallux Valgus. Специалисты подчеркивают, что данная процедура помогает не только устранить эстетические недостатки, но и значительно улучшить качество жизни. Важно, что операция показана не всем: прежде чем принимать решение, необходимо пройти полное обследование и обсудить все возможные риски и преимущества. Врачи также акцентируют внимание на необходимости реабилитации после операции, которая включает в себя физиотерапию и соблюдение рекомендаций по уходу за ногой. Это поможет избежать рецидивов и обеспечить долгосрочный результат.
https://youtube.com/watch?v=Pcy53Z2606s
Подготовка к операции
Операция по удалению косточки на ноге требует выполнения ряда предварительных мероприятий, которые помогут врачу оценить состояние здоровья пациента. Прежде всего, необходимо проконсультироваться со специалистом, который осмотрит шишку на большом пальце и проанализирует рентгеновские снимки. Рекомендуется сделать рентгенограммы заранее, чтобы не затягивать процесс подготовки. Снимки передней части стопы должны быть выполнены в двух проекциях: боковой и верхней. Консультация важна для установления точного диагноза и определения объема предстоящего хирургического вмешательства.
Во время консультации пациенту предоставляется полная информация о предстоящей операции, анестезии, дате вмешательства и процессе послеоперационного восстановления. Дата операции согласовывается с пациентом, так как после удаления косточек потребуется период восстановления, который может занять от 1 до 2 месяцев.
Помимо рентгенографии, необходимо пройти магнитно-резонансную томографию. Эти исследования помогут определить наличие артроза и других заболеваний костей, степень деформации косточек на ногах, а также угол отклонения фаланг пальца и костей плюсны.
Кроме того, проводятся стандартные анализы крови и мочи: гемостазиограмма (для оценки свертываемости крови), биохимический и клинический анализы. Также могут быть проверены на ВИЧ и гепатит, выполнены электрокардиограмма, флюорография, ультразвуковое исследование сосудов нижних конечностей и другие обследования по указанию врача. Только после завершения всех необходимых процедур можно приступать к операции по удалению косточек на ногах.
| Стадия операции | Процедура | Ожидаемые результаты/Возможные осложнения |
|---|---|---|
| Предоперационная подготовка | Анализ крови, рентген, консультация анестезиолога, подготовка кожи | Оценка состояния здоровья, выявление противопоказаний, планирование анестезии, снижение риска инфекции |
| Операция | Разрез кожи, удаление косточки (резекция головки I плюсневой кости), возможно, остеотомия, фиксация (швами, винтами, пластинами), закрытие раны | Устранение деформации, уменьшение боли, улучшение функции стопы |
| Послеоперационный период | Иммобилизация (гипс, ортез), обезболивание, физиотерапия, реабилитация | Снижение отека и боли, восстановление подвижности сустава, профилактика осложнений (инфекция, тромбоз) |
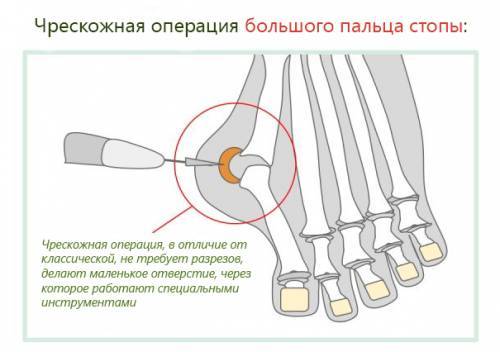
Минимально-инвазивная операция
Удаление косточек на ногах — это процедура, известная на протяжении многих лет. За это время разработано множество методов. В настоящее время три подхода пользуются наибольшей популярностью по различным причинам:
- минимально инвазивный метод;
- реконструктивная операция;
Мнения людей о операции по удалению косточки большого пальца ноги варьируются от положительных до отрицательных. Многие пациенты отмечают значительное облегчение после процедуры, избавляясь от боли и дискомфорта, которые мешали им в повседневной жизни. Они подчеркивают, что восстановление прошло быстрее, чем ожидали, и уже через несколько недель они могли вернуться к привычным занятиям.
Однако есть и те, кто высказывает опасения по поводу возможных осложнений и длительного реабилитационного периода. Некоторые пациенты отмечают, что операция не всегда дает желаемый результат, и в редких случаях косточка может снова появиться. Важно, чтобы каждый, кто рассматривает такую процедуру, тщательно обсуждал все риски и преимущества с врачом. В целом, опыт людей показывает, что, несмотря на возможные трудности, многие все же считают операцию эффективным решением проблемы.
https://youtube.com/watch?v=QoDqoSLEeuY
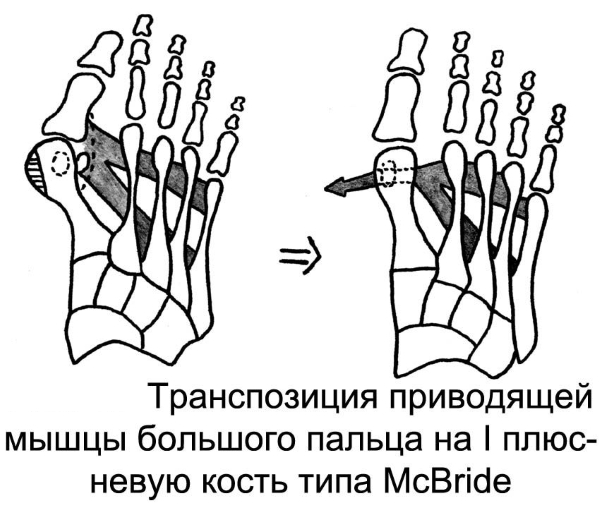
Реконструктивная операция
В настоящее время существует несколько подходов к реконструктивному хирургическому вмешательству, которые следуют единой последовательности действий:
- Эпидуральная анестезия. Обезболивающее средство вводится в пространство между позвонками и спинным мозгом, блокируя передачу нервных импульсов от нижних конечностей.
- Разрез. Хирург выполняет разрез на внутренней стороне большого пальца.
- Капсулотомия. Рассечение капсулы сустава между костью плюсны и фалангой большого пальца, а также ее мобилизация.
- Экзостозэктомия. Удаление костной мозоли с поверхности кости.
- Остеотомия. Распиливание первой кости плюсны. Существует два типа остеотомии: дистальная и проксимальная. При дистальной остеотомии хирург ломает дистальную часть первой кости плюсны и смещает ее наружу, уменьшая угол между первой и второй костями плюсны. Затем кость фиксируется титановыми винтами, которые удаляются через 1-2 месяца после операции. Проксимальная остеотомия выполняется аналогично, но распиливание происходит в проксимальной части кости.
- Зашивание капсулы. Капсула сустава зашивается.
- Шов и повязка. Накладывается шов и стерильная повязка на кожные покровы.
- Фиксация. Фиксация костей стопы с помощью повязки.
Этот хирургический метод удаления шишки подходит для всех стадий вальгусной деформации большого пальца и обеспечивает быстрый результат. Рецидивы встречаются крайне редко. Операция обычно длится от 0,5 до 2 часов в зависимости от степени искривления и не требует длительного пребывания в стационаре — пациент может вернуться домой почти сразу после анестезии. Однако у этого метода есть недостатки: длительный период восстановления и наличие шрамов.
После операции потребуется реабилитация, которая может занять до 2 месяцев. В этот период рекомендуется ограничить физическую нагрузку на ноги, избегать бега, ношения тесной обуви и обуви на каблуках. Ходьба разрешается только через несколько дней после вмешательства.
Операция с применением лазера
Лазерная шлифовка
Лазерная шлифовка — современный метод удаления косточки на ноге, который зарекомендовал себя как наиболее эффективный. Лазер не только устраняет проблему, но и обеззараживает рану. Процедура включает минимальный надрез, что исключает образование шрамов и снижает риск инфицирования, так как слизистая не затрагивается.
В процессе лазерной шлифовки удаляется выступающая кость, выравнивающаяся по боковой линии стопы. Кожа не срезается, а лишь надрезается и растягивается для наложения шва. Высокая температура лазера способствует испарению кости, а медленное движение луча позволяет тщательно контролировать процесс.
В некоторых случаях могут применяться иные методы лазерной хирургии. Например, экзостектомия включает удаление избыточной части кости и окружающих мягких тканей с помощью лазера. Остеотомия позволяет удалить косточку на ноге из фаланги большого пальца, что уменьшает его длину и восстанавливает нормальный вид стопы. Резекционная артропластика подразумевает удаление части сустава или его полную замену.
Лазерные операции получают множество положительных отзывов от пациентов. Они способны исправить вальгусную деформацию любой степени сложности, и после таких процедур не требуется длительная реабилитация с занятиями лечебной физкультурой. Уже на следующий день после операции пациенты могут начинать ходить. Тем не менее, рекомендуется наблюдение у ортопеда в течение двух недель после вмешательства.
https://youtube.com/watch?v=eQEX-DdErfM
Послеоперационный период
Любое хирургическое вмешательство требует реабилитации. После удаления косточки на ноге пациенты обычно могут начать ходить уже через несколько дней. Рекомендуется использовать фиксирующие повязки и обувь Барука, которые снижают давление на пальцы. На ночь желательно надевать специальный бандаж. Эти средства назначает врач, который также определяет срок их ношения. После операции необходимо регулярно посещать ортопеда и несколько раз в неделю проходить перевязки.
После выписки из больницы не следует возвращаться к работе в течение месяца, а занятия спортом стоит отложить на полгода. Обычную обувь можно носить через несколько недель, но только с индивидуально изготовленной ортопедической стелькой. Обувь на каблуках разрешается надевать лишь через полгода после снятия повязки.
Когда повязка снимается и отек уменьшается, необходимо начинать занятия лечебной физкультурой. Упражнения следует согласовать с ортопедом. Можно перекатывать стопой небольшой мячик, например, теннисный, или использовать специальные массажные мячи. Гимнастику для стопы рекомендуется выполнять три раза в день по 10 минут до полного восстановления.
Еще одно упражнение заключается в том, чтобы взять большой палец у основания и потянуть его к себе до легкого дискомфорта, задержаться на 7–10 секунд, а затем повторить, направляя палец вниз. Постепенно можно увеличивать время, амплитуду и количество повторений.
Теннисный мяч также пригодится для другого упражнения, или можно использовать предмет аналогичного размера — его нужно поднять пальцами ног 20 раз. Следующий уровень сложности — поднимание полотенца, которое следует поднимать и опускать без перерывов.
Вальгусная деформация стопы — это патология, затрудняющая ходьбу и негативно сказывающаяся на внешнем виде ног. Она редко поддается традиционным методам лечения, особенно на поздних стадиях. Поэтому важно обратиться к специалисту при первых подозрениях на данное заболевание. Врач поможет подобрать наиболее подходящее лечение и операцию. На ранних стадиях болезни можно обойтись без длительной реабилитации и шрамов.
Вопрос-ответ
Сколько нельзя ходить после удаления косточки на ноге?
В течение 2-х недель пациент должен как можно меньше двигаться и держать ногу в приподнятом положении. Во время реабилитации также требуется носить специальную обувь для ходьбы. Заниматься спортом можно не раньше 16-24 недель после операции.
Когда лучше делать операцию по удалению косточки на ноге?
Пройти удаление косточек на ногах рекомендовано в следующих случаях: боль на стороне поражения различной интенсивности во время движения, ношения обуви, болезненные ощущения и дискомфорт в переднем отделе стопы, возникающие сначала при двигательных нагрузках, а затем и в спокойном состоянии.
Какой наркоз делают при удалении косточки на ноге?
Как правило, оперативное лечение вальгусной деформации проходит под общим наркозом. Однако по желанию пациента эту операцию можно провести и под местной анестезией.
Можно ли ходить после операции по укорочению пальцев ног?
После укорочения пальцев ног в период заживления вам потребуется носить специальную обувь для защиты пальца ноги. В течение первых нескольких недель вам также могут понадобиться костыли, но большинство пациентов могут нормально ходить примерно через четыре недели.
Советы
СОВЕТ №1
Перед операцией обязательно проконсультируйтесь с опытным ортопедом. Он поможет вам понять все риски и преимущества процедуры, а также даст рекомендации по подготовке к операции.
СОВЕТ №2
Обратите внимание на реабилитационный период. Следуйте указаниям врача по уходу за ногой после операции, чтобы минимизировать риск осложнений и ускорить процесс восстановления.
СОВЕТ №3
Подготовьте комфортное место для восстановления. Убедитесь, что у вас есть все необходимые вещи под рукой, такие как лекарства, бинты и удобная обувь, чтобы облегчить процесс реабилитации.
СОВЕТ №4
Не забывайте о физической активности после операции. Легкие упражнения, рекомендованные врачом, помогут восстановить подвижность и укрепить мышцы, что важно для долгосрочного результата.