Механизм поражения
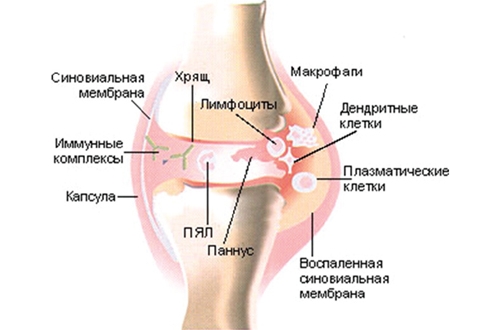
Заболевание представляет собой воспалительный процесс, вызванный активностью иммунных механизмов организма. Антитела начинают атаковать суставные ткани, что приводит к поражению клеток соединительных тканей.
Эти антитела не встречаются в здоровых организмах и возникают на фоне инфекционных заболеваний. При некоторых патологиях вероятность развития артрита значительно возрастает.
Связь между инфекционными агентами и клетками организма объясняется тем, что в структуре микроорганизмов и клеток человека имеются схожие белковые компоненты (это явление называется молекулярной мимикрией). Иммунная система, распознавая эти белки, начинает атаковать микробы, что может привести к ошибочным атакам на суставные клетки из-за их схожести. Реактивный белок является одним из ключевых показателей наличия заболевания.
Кроме того, эксперты считают, что генетическая предрасположенность играет важную роль в этом процессе. Существуют данные, подтверждающие, что наличие определенного гена значительно увеличивает риск развития артрита после инфекционных заболеваний.
При ревматоидном артрите чаще страдают мелкие суставы, тогда как реактивная форма заболевания затрагивает крупные суставы. Прогрессирование болезни может происходить под воздействием следующих системных заболеваний:
- сирингомиелия — заболевание спинного мозга;
- лейкозы;
- болезни эндокринной системы;
- дистрофические патологии — чаще наблюдаются у пожилых людей из-за возрастных изменений;
- заболевания, связанные с нарушением обмена кальция в организме, что может привести к отложению солей в хрящевых тканях (это наиболее распространенная форма болезни); в таких случаях развивается пирофосфатная артропатия, которая может возникнуть из-за травм тазобедренных, локтевых и коленных суставов, инфекций или гипокальциемии;
- идеопатическая форма — причины патологических изменений остаются неясными.
Также существует форма псориатической артропатии — наследственное заболевание, передающееся по генетической линии. Эта реактивная артропатия у детей может проявляться в самом раннем возрасте.
Врачи отмечают, что реактивный артрит часто развивается после инфекций, особенно мочеполовых и кишечных. Симптомы заболевания могут включать боль и отек в суставах, особенно в коленях и голеностопах, а также общую усталость и лихорадку. Важно, что диагностика может быть затруднена, так как симптомы могут проявляться через несколько недель после инфекции. Для подтверждения диагноза врачи рекомендуют проводить анализы на наличие инфекционных агентов и оценивать уровень воспалительных маркеров в крови. Лечение обычно включает нестероидные противовоспалительные препараты для облегчения боли и воспаления, а в некоторых случаях могут потребоваться кортикостероиды. Врачи подчеркивают важность раннего обращения за медицинской помощью, чтобы избежать хронических осложнений и улучшить качество жизни пациентов.
https://youtube.com/watch?v=0u35A8VxzRg
Что вызывает патологию?
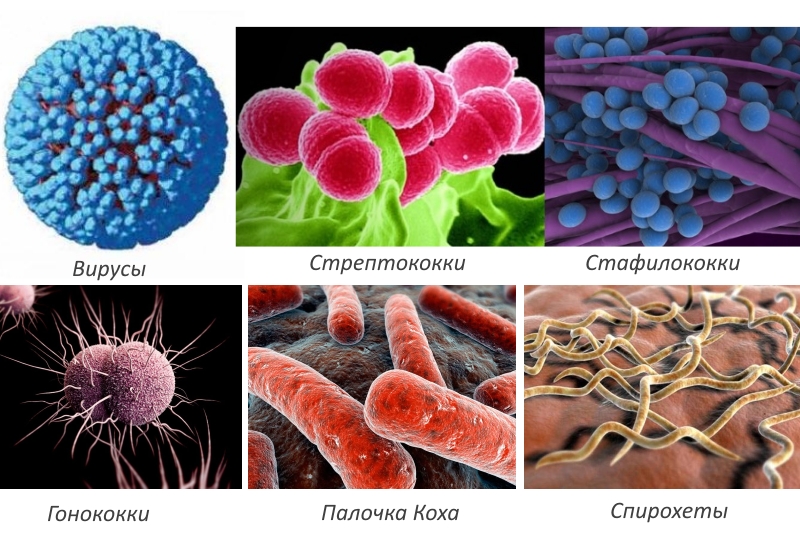
Существует несколько способов классификации реактивного артрита, основанных на его причинах:
-
Вирусы. Известно более 30 различных вирусов, способных спровоцировать развитие этого заболевания суставов. Вирусный артрит может возникнуть в результате инфекций, таких как краснуха, гепатит В, герпес, энтеровирус и другие.
-
Стрептококки. Эти микроорганизмы могут стать причиной постстрептококкового артрита. Обычно заболевание сопровождается инфекциями верхних дыхательных путей, вызванными стрептококками, которые являются частью нормальной микрофлоры. Они могут вызывать острый тонзиллит, фарингит, скарлатину, а также воспаление бронхов и легких.
-
Стафилококки. Этот тип возбудителей также способен вызвать артрит. Стафилококковые инфекции могут приводить к развитию септической формы заболевания.
-
Микобактерия туберкулеза (палочка Коха). В данном случае речь идет о туберкулезном артрите, который возникает в результате внелегочной формы туберкулеза.
-
Гонококки. Гонококковый артрит может развиваться на фоне бессимптомного течения гонореи или гонококковых инфекций, возникающих в глотке или кишечнике.
-
Спирохеты.
Хроническая мигрирующая эритема, известная как лаймская болезнь, затрагивает множество систем организма, включая опорно-двигательный аппарат. Эта патология часто переходит в хроническую форму и имеет тенденцию к рецидивам.
Кроме того, заболевание можно обобщенно разделить на:
- урогенный реактивный артрит — связанный с заболеваниями мочеполовой системы;
- постэнтероколитический реактивный артрит — возникающий на фоне инфекций желудочно-кишечного тракта, чаще всего диагностируется у мужчин.
Реактивный артрит может развиваться и у детей. Это связано с тем, что частые болезни ослабляют иммунную систему, что облегчает проникновение патогенных микроорганизмов в ткани и системы организма. Наиболее распространенными возбудителями в таких случаях являются хламидии или бактерии, вызывающие энтероколиты. Реактивный артрит тазобедренного сустава может возникать у детей до 14 лет и молодых людей до 30 лет.
| Симптом | Диагностика | Лечение |
|---|---|---|
| Боль в суставах (часто асимметричная, затрагивает нижние конечности) | Анализ крови (повышенный СОЭ, СРБ, HLA-B27) | Нестероидные противовоспалительные препараты (НПВП) |
| Воспаление глаз (конъюнктивит) | Клинический осмотр офтальмолога | Глазные капли |
| Воспаление мочевыводящих путей (уретрит, цистит) | Анализ мочи, посев мочи | Антибиотики (при инфекции) |
| Кожные высыпания (кератодермия бляшковидная) | Клинический осмотр дерматолога | Топические кортикостероиды |
| Боль в пятке (плантарный фасциит) | Рентгенография стопы | Физиотерапия, ортопедические стельки |
| Утомляемость, лихорадка | Общий анализ крови | Симптоматическое лечение |
| Ограничение подвижности суставов | Клинический осмотр ревматолога | Физиотерапия, ЛФК |
| Поражение позвоночника (сакроилеит) | Рентгенография позвоночника, МРТ | НПВП, физиотерапия |
Классифицирование заболевания по МКБ-10
При анализе классификации заболеваний по МКБ-10 можно выделить основные виды реактивного артрита:
- Артропатии — вторичные поражения суставных тканей, возникающие на фоне других заболеваний:
- Артропатия, связанная с кишечным шунтированием.
- Постдизентерийное поражение — заболевание, затрагивающее соединительные ткани и костно-мышечные структуры.
- Постиммунизационное поражение — недуг, влияющий на мышцы и кости, возникающий после вакцинации.
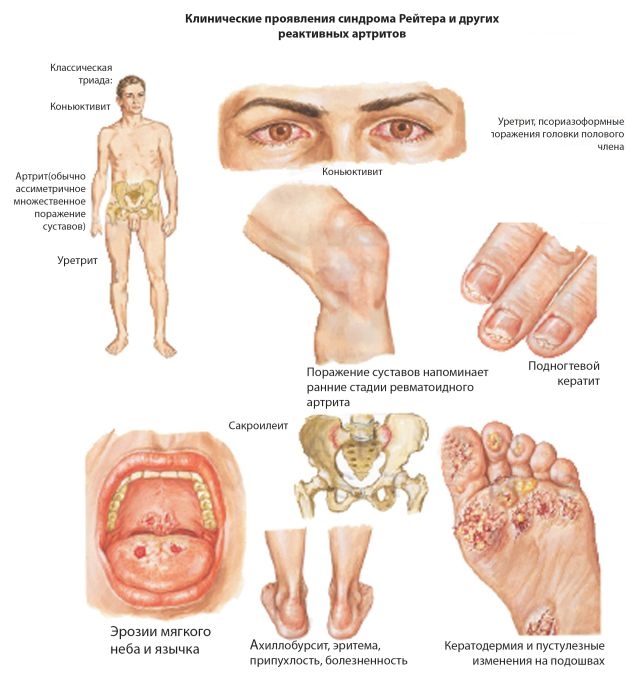
- Болезнь Рейтера — сопровождается поражением мочеполовых органов и конъюнктивы.
- Другие виды реактивных артритов.
- Неуточненная реактивная артропатия — в этом случае существуют неопределенности, которые постепенно проясняются.
Реактивный артрит может проявляться в различных формах:
- Острая — заболевание продолжается менее 2 месяцев.
- Затяжная — длительность составляет от нескольких месяцев до года.
- Хронический — продолжается более 12 месяцев.
- Рецидивирующая форма — болезнь обостряется, и промежуток между обострениями составляет менее полугода.
Реактивный артрит — это воспалительное заболевание суставов, которое возникает как реакция на инфекцию в организме. Многие пациенты отмечают, что симптомы включают боль, отечность и скованность в суставах, особенно в коленях и лодыжках. Часто реактивный артрит сопровождается другими проявлениями, такими как конъюнктивит или уретрит. Диагностика обычно включает анализы крови и рентгенографию, что помогает исключить другие заболевания. Лечение может варьироваться от нестероидных противовоспалительных препаратов до антибиотиков, если выявлена инфекция. Важно, чтобы пациенты следили за своим состоянием и консультировались с врачом, так как ранняя диагностика и адекватное лечение могут значительно улучшить качество жизни.
https://youtube.com/watch?v=r1rjXJv8ohI
Как проявляется заболевание?
Начальная фаза заболевания обычно проявляется в остром виде. Первые признаки появляются через 12-14 дней после заражения. Если развивается реактивный артрит, на начальном этапе могут наблюдаться следующие симптомы:
- Повышение температуры в области пораженного сустава. Этот признак легко определить, приложив ладонь к болезненному участку.
- Отечность суставов, характерная для реактивного артрита колена, голеностопа, локтей, кистей и стоп. В некоторых случаях отечность может выходить за пределы пораженной области.
- Болевой синдром. Боль ощущается при движении пораженными конечностями — как верхними, так и нижними. Она может быть тупой, резкой или ноющей, усиливаясь в течение дня и немного утихая ночью. Этот симптом также может проявляться при пальпации пораженных участков.
Реактивный артрит сопровождается скованностью, затрудняющей движения пациента, подобно ревматоидному артриту. Это состояние связано с нарушением оттока суставного экссудата — синовии.
Пациенты начинают осознавать суставной синдром — это боль, асимметричный олигоартрит, поражение суставных тканей, отеки и другие проявления.
Симптомы могут варьироваться в зависимости от инфекционного заболевания. Урогенитальные инфекции часто сопровождаются уретритом и цервицитом. Суставная щель расширяется, возникает периартикулярная отечность мягких тканей.
Для реактивного артрита также характерны воспалительные процессы в глазах, коже, конъюнктиве, слизистых оболочках ротовой полости и других областях. На ранних стадиях заболевания могут проявляться симптомы сакроилеита (поражения позвонков), заболеваний почек, сердца и нарушения в работе нервной системы.
Человек, страдающий реактивным артритом, становится вялым, испытывает постоянную усталость, его работоспособность снижается. Часто заболевание сопровождается резкой потерей веса. Может возникнуть лихорадка — озноб или повышение температуры тела.
Спустя 4-5 недель после заражения инфекцией наблюдается поражение крупных суставов, испытывающих наибольшую нагрузку — это реактивный артрит голеностопного, тазобедренного и коленного суставов, а также страдают стопы и большие пальцы ног.
Диагностирование патологии
Суставные заболевания требуют внимательного подхода и глубокого обследования. Процесс диагностики включает следующие этапы:
- Общий анализ крови — при наличии артрита можно наблюдать повышенную скорость оседания эритроцитов (СОЭ) и увеличенное количество лейкоцитов. Аналогичные результаты могут быть получены и при ревматоидном артрите.
- Общий анализ мочи — помогает выявить возможные проблемы с почками и мочевыводящими путями.
- Анализ крови на С-реактивный белок — этот плазменный белок увеличивается при воспалительных процессах. Его уровень более чувствителен, чем СОЭ. Хотя в остром воспалении могут быть обнаружены различные белковые компоненты, С-реактивный белок является ключевым показателем.
- Культуральное урогенитальное тестирование — позволяет определить возбудителя заболевания.
- Рентгенография — на ранних стадиях может показать наличие остеопароза вокруг суставов.
- Эхокардиограмма и ЭКГ — при ревматоидном артрите увеличивается риск поражения сердечно-сосудистой системы.
- Осмотр у офтальмолога — для проверки состояния слизистых оболочек глаз.
- Анализы на выявление ревматических заболеваний и уровня мочевой кислоты в сыворотке крови.
Важно также провести осмотр пораженных суставов и выявить имеющиеся симптомы. Назначаются тесты для определения типа возбудителя: соскоб из мочеиспускательного канала, анализ на антитела в крови, а также ПЦР — полимеразная цепная реакция.
Чтобы установить диагноз, врачу необходимо получить как минимум четыре подтверждения критериев реактивного артрита.
https://youtube.com/watch?v=JZsqZ0tELVw
Какая терапия применяется
Как уже упоминалось, данная патология суставов склонна к рецидивам и может перейти в хроническую стадию. Однако при своевременном обращении к признакам реактивного артрита лечение и прогноз могут быть оптимистичными. Врачи настоятельно рекомендуют не заниматься самолечением и не игнорировать тревожные симптомы.
Специалист знает, как правильно лечить реактивный артрит. Обычно терапия включает два основных направления: устранение инфекционного агента и облегчение симптомов суставного синдрома.
Для борьбы с инфекцией могут быть назначены антибиотики широкого спектра действия:
- Азитромицин и его моногидрат;
- Доксциклин (аналог Юнидокс Солютаб);
- Кларитромицин (аналоги: Кларитросин, Кларбакт);
- Амоксиклав (аналоги: Бактоклав, Ликлав, Флемоклав С);
- Эритромицин (аналоги: Эрмицед, Эрифлюид).
Антибиотики могут вызывать серьезные побочные эффекты, поэтому их следует принимать только под наблюдением врача и по индивидуально подобранной схеме. Важно помнить, что антибиотикотерапия устраняет инфекцию, но не решает проблему с симптомами артрита.
Для лечения суставного синдрома применяются медикаменты других групп:
- Нестероидные противовоспалительные средства — препараты на основе Диклофенака (Дикловит, Диклофен, Вольтарен и др.) и Ибупрофена (Ибуклин, Нурофен).
- Стероидные гормональные препараты, такие как кортикостероиды — Кортизол, Преднизолон, Дексаметазон и другие.
Обычно назначаются комбинированно: мази и гели для наружного применения на пораженные суставы, а также капсулы или таблетки для перорального приема. Эти лекарства замедляют развитие патологических процессов, воздействуя на биохимические реакции.
Гормональные препараты также имеют риск побочных эффектов и множество противопоказаний, поэтому их назначение должно осуществляться только врачом. Хотя их влияние на иммунную систему — снижение её функций — специалисты рассматривают как положительный аспект в данной ситуации.
Для прекращения атак иммунной системы на суставные клетки ревматолог может назначить иммуносупрессоры, такие как Метотрексат, которые подавляют рост клеток и угнетают иммунные функции организма. Ослабление иммунитета — это серьезное состояние, и в таком случае организм становится уязвимым к инфекциям.
Если реактивный артрит не лечить, это может привести к серьезным осложнениям:
- Увеит без лечения может привести к катаракте;
- Разрушение суставных тканей может вызвать эрозии, чаще всего на стопах, что приводит к их деформации;
- Достаточно 12 месяцев заболевания, чтобы артрит стал хроническим.
Как и любая другая форма заболевания, реактивный артрит требует длительного лечения. Однако в отличие от других видов артрита, в этом случае есть возможность полного выздоровления. Суставы играют важную роль в жизни человека, и без их нормального функционирования он оказывается ограниченным в движениях, страдает от сильной боли и рискует столкнуться с более серьезными проблемами со здоровьем. Разве этого недостаточно, чтобы уделять больше внимания своим суставам и своевременно их лечить?
Вопрос-ответ
Как диагностируют реактивный артрит?
Лабораторные исследования для уточнения диагноза: определение уровня креатинина, мочевой кислоты, трансаминаз, билирубина, общего белка и белковых фракций; определение уровня С-реактивного белка; определение уровня ревматоидного фактора и антинуклеарных антител; определение наличия антигена HLA B-27.
Что характерно для реактивного артрита?
Для реактивных артритов характерно «осевое» поражение суставов кистей и стоп (что придает пальцам внешний вид «сосисек». Артрит чаще начинается с одного сустава, и далее в течение 1-2 недель патологический процесс распространяется на другие суставы. Суставы припухают.
Какие препараты лечат реактивный артрит?
При энтерогенном реактивном артрите антибиотики не назначают. Для лечения поражения суставов применяют нестероидные противовоспалительные средства (диклофенак, мелоксикам, нимесулид) в стандартных суточных дозах и глюкокортикоиды (триамцинолон, бетаметазон).
Советы
СОВЕТ №1
Обратите внимание на ранние симптомы. Реактивный артрит может проявляться болями в суставах, отеками и ограничением подвижности. Если вы заметили подобные симптомы после перенесенной инфекции, не откладывайте визит к врачу.
СОВЕТ №2
Следите за своим состоянием и ведите дневник симптомов. Записывайте, когда и как проявляются боли, а также любые сопутствующие симптомы. Это поможет врачу быстрее поставить диагноз и подобрать эффективное лечение.
СОВЕТ №3
Не забывайте о важности комплексного подхода к лечению. Реактивный артрит требует не только медикаментозной терапии, но и физиотерапии, а также изменения образа жизни. Регулярные физические упражнения и сбалансированное питание могут значительно улучшить ваше состояние.
СОВЕТ №4
Обсудите с врачом возможность использования противовоспалительных средств. Они могут помочь облегчить симптомы и уменьшить воспаление. Однако важно следовать рекомендациям специалиста и не заниматься самолечением.