Классификация
Врачи единодушны в том, что лечение кишечной непроходимости требует комплексного подхода. Первоначально важно установить причину непроходимости, будь то механическая преграда или функциональное расстройство. В большинстве случаев необходима госпитализация для проведения диагностики и мониторинга состояния пациента. Консервативное лечение, включающее инфузионную терапию и применение противовоспалительных средств, может быть эффективным на ранних стадиях. Однако, если состояние пациента не улучшается или наблюдаются признаки перфорации, хирургическое вмешательство становится необходимым. Врачи подчеркивают, что ранняя диагностика и своевременное лечение значительно повышают шансы на успешное восстановление. Важно также учитывать индивидуальные особенности каждого пациента, чтобы выбрать наиболее подходящую тактику лечения.

Динамическая (затруднение перистальтики вследствие нарушения тонуса гладких мышц кишечника)
Морфология: паралитическая (потеря тонуса стенок кишечника) или спастическая (патологическое напряжение стенок кишечника, увеличение тонуса органа).
Клиника: острая.
Транзит химуса: низкий (образуется в тонком кишечнике).
| Тип непроходимости | Причины | Методы лечения |
|---|---|---|
| Механическая | Спайки, опухоли, грыжи, инородные тела, заворот кишки | Хирургическое вмешательство (удаление препятствия, резекция кишки), консервативная терапия (декомпрессия, инфузионная терапия) |
| Динамическая (функциональная) | Паралитический илеус (послеоперационный, воспалительный), спастический илеус (интоксикации, неврозы) | Консервативная терапия (стимуляция моторики, декомпрессия, инфузионная терапия, коррекция электролитных нарушений), лечение основного заболевания |
| Частичная | Неполное перекрытие просвета кишки (опухоли, стриктуры, спайки) | Консервативная терапия (диета, слабительные, спазмолитики), при неэффективности – хирургическое вмешательство |
| Полная | Полное перекрытие просвета кишки | Экстренное хирургическое вмешательство |
| Острая | Внезапное развитие симптомов | Экстренное хирургическое вмешательство или интенсивная консервативная терапия |
| Хроническая | Постепенное развитие симптомов | Консервативная терапия, при неэффективности – плановое хирургическое вмешательство |
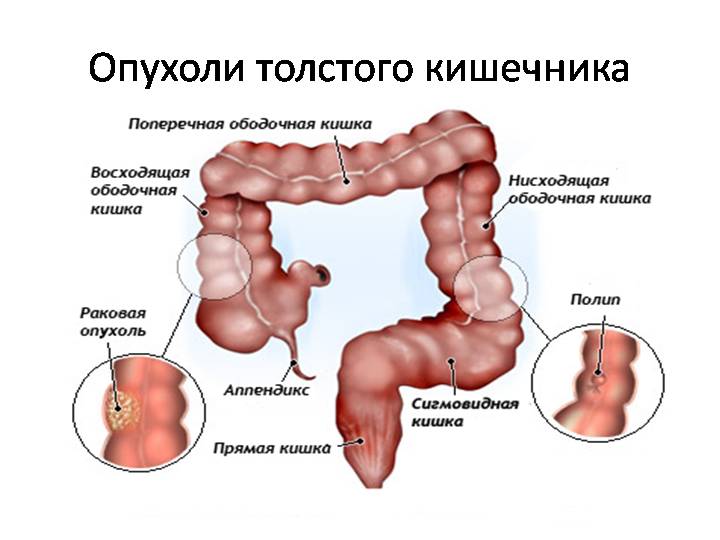
Механическая (наличие препятствия, затрудняющего проходимость)
Морфология: обтурационная (наличие механического барьера, который блокирует кишечный тракт)
- Внутрикишечная (присутствие инородных объектов, таких как глисты, желчные или каловые камни)
- Внутрикишечная из стенки кишки (препятствием служат рубцы, отёки или опухоли на внутренней поверхности кишечника)
- Внешнекишечная (проходимость нарушают опухоли и кисты, образовавшиеся снаружи стенки кишечника)
Клиника: хроническая.
Транзит химуса: высокий (образуется в толстом кишечнике)
Морфология: смешанная (сочетание нескольких типов)
- Инвагинационная (нарушение транзита в органе происходит из-за того, что одна часть кишечника заходит в просвет другой)
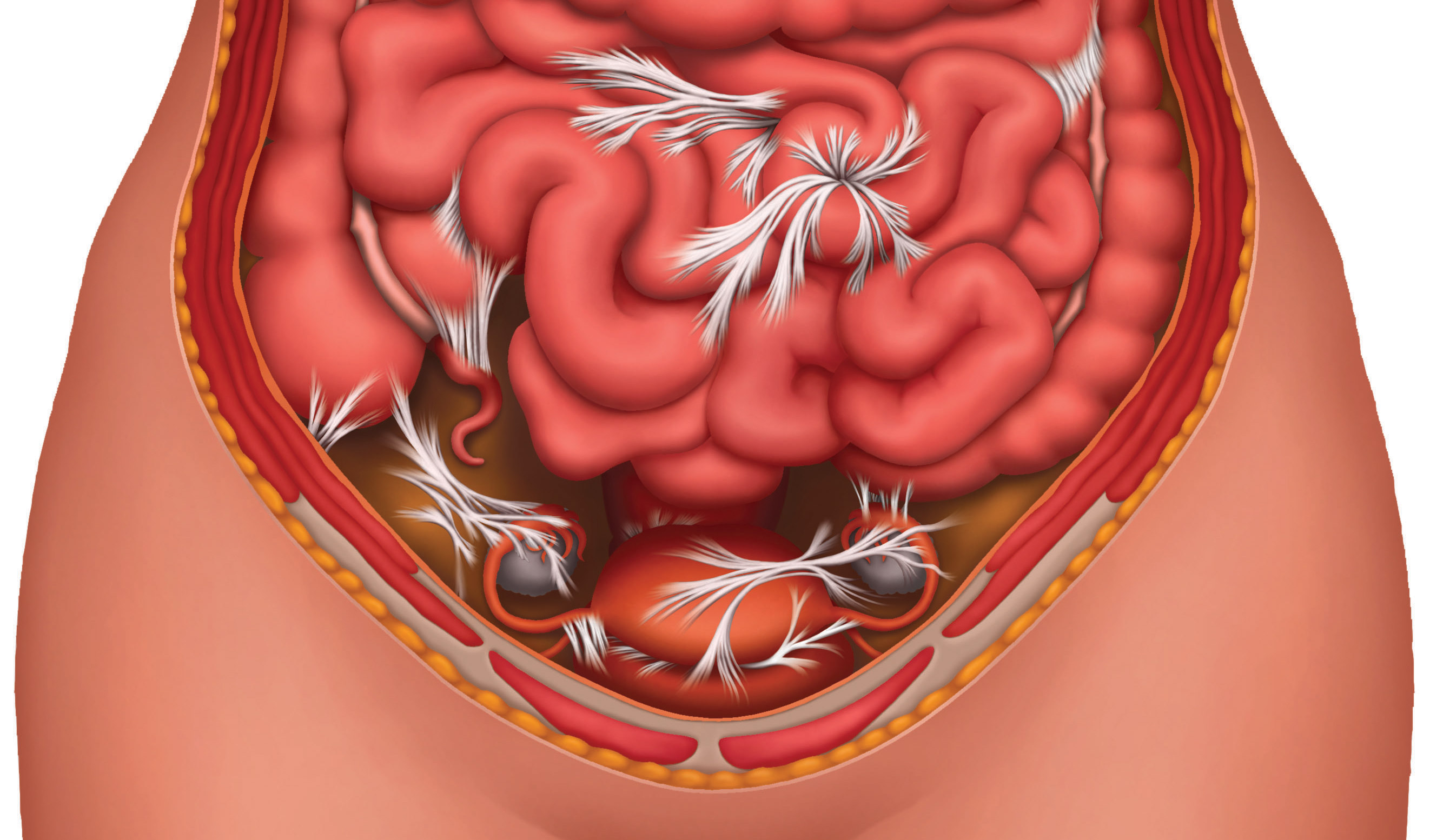
- Спаечная (механическое препятствие представлено спайками в области брюшной полости)
Клиника: хроническая.
Транзит химуса: высокий (формируется в толстом кишечнике)
Лечение кишечной непроходимости вызывает множество обсуждений среди пациентов и медицинских специалистов. Многие пациенты отмечают, что своевременное обращение к врачу и диагностика играют ключевую роль в успешном лечении. Некоторые делятся опытом, что консервативные методы, такие как диета и медикаменты, помогли избежать хирургического вмешательства. Однако в случаях с тяжелыми симптомами или осложнениями, операция становится необходимой. Важно, что врачи подчеркивают необходимость индивидуального подхода к каждому случаю, так как причины непроходимости могут быть разнообразными. Люди также отмечают важность поддержки со стороны близких в процессе восстановления, что помогает справиться с психологическими аспектами болезни. В целом, обсуждения показывают, что информированность и активное участие пациента в процессе лечения могут значительно улучшить результаты.

Факторы риска
Множество людей имеют предрасположенность к данному заболеванию. Кишечная непроходимость может возникнуть у пациентов, которые:
- потребляют пищу с высоким содержанием калорий;
- сталкиваются с длительными периодами голодания;
- имеют привычку к перееданию;
- с рождения имеют удлинённую сигмовидную кишку;
- перенесли операции на кишечнике;
- с рождения отличаются повышенной перистальтикой слепой кишки;
- имеют аномально большое количество складок в стенках кишечника;
- страдают от грыжи брюшной полости.
Следует отметить, что маленькие дети также могут попасть в эту категорию, если переход от грудного вскармливания к искусственному произошёл слишком резко.
Причины
Кишечная непроходимость может быть вызвана различными патологиями. Причины этого состояния могут быть как механическими, так и динамическими.
Механические факторы подразумевают наличие препятствий для продвижения пищевого комка. К ним относятся:
- Послеоперационные спайки. Это наиболее частая причина, составляющая до 70% случаев. Спайка — это образование соединительной ткани, которая может привести к закупорке кишечного тракта.
- Новообразования. Опухоли, возникающие как на внешней, так и на внутренней стенке кишечника, а также на соседних органах, могут препятствовать нормальному прохождению переваренной пищи. Опасны также опухоли и инфильтраты, сжимающие стенки кишечника.
- Каловый завал. Нерегулярный стул может привести к затруднению эвакуации содержимого и образованию непроходимости в толстом кишечнике. Скопление каловых масс в одном месте создает механическое препятствие и закупоривает просвет толстой кишки.
- Инородные тела. Обструкцию могут вызывать посторонние предметы, гельминтные комки, почечные камни или безоары.
Динамические факторы связаны с нарушением функционирования самого органа и проблемами перистальтики. В этом случае продвижение пищи затрудняется, что приводит к образованию пищевых комков, влияющих на проходимость. Это может быть вызвано как остановкой работы гладких мышц кишечника, так и их перенапряжением. Специалисты выделяют следующие факторы, способствующие нарушению динамики органа:
- травмы;
- метаболические расстройства;
- парезы;
- перитонит;
- нарушения в работе нервной системы.
Отдельно стоит упомянуть инвагинацию как этиологический фактор. Этот патологический процесс сочетает в себе признаки обтурации (закупорки) и странгуляции (перекрытия кровоснабжения ткани). При инвагинации образуется складка кишечной стенки, которая западает в просвет соседнего отдела кишечника. В этот момент орган напоминает две вставленные друг в друга трубки. Это нарушение может привести к гемодинамическому кризу и, как следствие, к отмиранию ткани.

Симптоматика
Проявления данной патологии возникают неожиданно и зависят от факторов, которые ее спровоцировали. Общее состояние пациента быстро ухудшается на фоне следующих признаков:
- Отсутствие стула и газоотведения. Эти симптомы появляются на ранних стадиях заболевания. Процесс опорожнения кишечника становится значительно затрудненным или полностью невозможным.
- Тошнота и рвота. Чувство тошноты перерастает в многократную рвоту. При закупорке верхних отделов тонкого кишечника рвота возникает раньше и проявляется более интенсивно. На поздних стадиях болезни она становится неукротимой, что может привести к интоксикации.
- Обтурационные боли. Они возникают остро в течение первых 12 часов заболевания. Пациент ощущает спазматические и схваткообразные боли, которые соответствуют движению гладкой мускулатуры кишечника. Болевые приступы повторяются каждые 10–15 минут и, в конечном итоге, становятся постоянными.
- Странгуляционные боли. Этот симптом проявляется постепенно, с нарастанием неприятных ощущений во время перистальтики. Затем может наступить временное облегчение, и боли утихают. Врачи рассматривают это как тревожный признак, указывающий на потерю чувствительности органа из-за гипоксии и ухудшения передачи импульсов по нервным волокнам.
- Увеличение живота. Наблюдается асимметричное вздутие брюшной полости, при этом на коже становятся видимыми контуры кишечных путей.
Важно отметить, что кишечная непроходимость может развиваться на фоне тахикардии и лихорадки.
Сопутствующие патологические механизмы
Кишечная непроходимость вызывает ряд взаимосвязанных патофизиологических изменений в организме:
- У человека происходит значительная потеря жидкости и белка. Вода уходит через рвоту, накапливается в отёках и образуется в виде выпота в брюшной полости. Дегидратация приводит к кислородному голоданию тканей и снижению объёма циркулирующей крови.
- В организме активно вырабатывается гормон альдостерон, который вызывает усиленное окисление клеток, а также потерю калия и натрия. Это приводит к снижению тонуса мышц и ухудшению перистальтики кишечника.
- Застоявшийся в кишечнике химус начинает разлагаться, что способствует размножению бактерий. В результате стенки кишечника поглощают образующиеся токсины и переносят их в кровь, что увеличивает уровень интоксикации.
- Перистальтическая активность кишечника резко возрастает. Спазмы гладкой мускулатуры учащаются, но теряют свою эффективность. Кишечник работает безрезультатно: несмотря на сокращения, движение пищевого комка нарушено. Это приводит к перенапряжению парасимпатической системы, в результате чего орган теряет тонус и может впасть в паралич.
- Начинается процесс гипоксии тканей кишечника, что нарушает клеточный метаболизм.
Диагностика
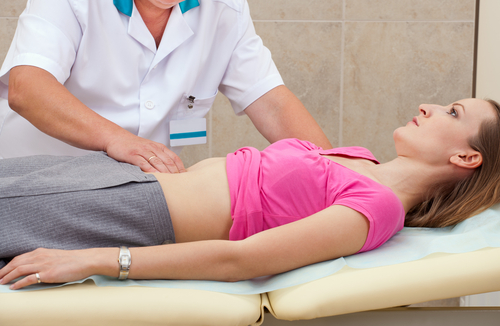
Первичный осмотр пациента, поступившего в медицинское учреждение, включает в себя следующие процедуры:
- Пальпация. В ходе этого этапа выявляется вздутие живота, а также растяжение и напряжение кишечника.
- Перкуссия. Здесь определяется характерный симптом притупления звука.
- Аускультация. Этот метод позволяет врачу услышать так называемый звук падающей капли.
Дальнейшая диагностика патологии может быть как инвазивной, так и неинвазивной.
Неинвазивные методы включают в себя так называемые лучевые исследования:
- Рентгенография. Позволяет выявить скопления воздуха и газов (чаши Клойбера).
- Ультразвуковое исследование (УЗИ). Помогает зафиксировать изменения в толщине стенок кишечника.
- Компьютерная томография (КТ). Обеспечивает визуализацию органа. С помощью этой технологии специалисты могут определить, каким образом следует лечить заболевание — консервативно или хирургически.
Инвазивная диагностика включает в себя следующие процедуры:
- Эндоскопия. Выполняется колоноскопия с введением оптического зонда через анальное отверстие.
- Ирригоскопия. Это рентгенологическое исследование кишечника с введением контрастного вещества.
- Капсульная эндоскопия. Исследование внутренних участков органа с помощью капсулы с видеокамерой, которую пациент глотает, как обычную таблетку.
Важно отметить, что лабораторные анализы могут показать увеличение уровня лейкоцитов в крови, ацидоз (закисление) организма и амилаземию (повышенное содержание амилазы).
Лечение
Кишечная непроходимость требует либо консервативного, либо хирургического лечения. После поступления пациента в стационар начинается первый этап терапии — консервативный. Врачи стремятся облегчить симптомы заболевания. Для этого они выполняют ряд мероприятий, включая:
- обезболивание;
- подавление гиперперистальтики кишечника;
- уменьшение интоксикации;
- установку зонда для удаления содержимого из верхних отделов желудочно-кишечного тракта;
- проведение клизм.
Если консервативные методы оказываются неэффективными или выявляется перитонит, назначается операция. Хирургическое вмешательство при кишечной непроходимости включает следующие этапы:
- Выполнение разреза брюшной стенки (лапаротомия).
- Проведение новокаиновой блокады кишечника.
- Определение места непроходимости по скоплению газа (он заполняет участок выше закупорки).
- Выявление отмерших участков стенки кишечника.
- Проведение резекции: кишка разрезается на 40 см выше и на 20 см ниже места препятствия.
- Выполнение анастомоза (сшивание двух концов органа).
- Дополнительно осуществляется санация и антисептическая обработка внутри брюшной полости.
Осложнения
Кишечная непроходимость — это серьезное состояние, которое может продлиться не более 48 часов, после чего существует риск летального исхода. Заболевание требует срочного обращения к врачу. Игнорирование проблемы может привести к ухудшению состояния пациента и возникновению таких осложнений, как:
- перфорация кишечной стенки;
- перитонит;
- образование абсцессов в брюшной полости;
- ишемия или инфаркт тканей пищеварительного тракта;
- интоксикация.
Вопрос-ответ
Какое лекарство лучше всего подходит при кишечной непроходимости?
Кортикостероиды рекомендуются для уменьшения воспалительной реакции и вызванного ею отёка, а также для облегчения тошноты благодаря центральному и периферическому противорвотному эффекту. Метаанализ показал, что внутривенное введение дексаметазона в дозе 6–16 мг/день уменьшает симптомы и улучшает функцию кишечника у 60% пациентов.
Что делают врачи при кишечной непроходимости?
При возникновении кишечной непроходимости основными методами обследования являются: осмотр врача, включающий в себя сбор жалоб, анамнеза, физикальное обследование. Лабораторное исследование: общий и биохимический анализ крови, рентгенография органов брюшной полости.
Советы
СОВЕТ №1
Обратитесь к врачу при первых симптомах. Если вы испытываете сильные боли в животе, рвоту или отсутствие стула, не откладывайте визит к специалисту. Раннее обращение за медицинской помощью может предотвратить серьезные осложнения.
СОВЕТ №2
Следите за своим питанием. Избегайте продуктов, которые могут вызвать запоры или усугубить состояние, таких как жирная и тяжелая пища. Включите в рацион больше клетчатки, чтобы поддерживать нормальную работу кишечника.
СОВЕТ №3
Не занимайтесь самолечением. При кишечной непроходимости важно не использовать слабительные или другие препараты без назначения врача, так как это может усугубить ситуацию и привести к серьезным последствиям.
СОВЕТ №4
Следите за гидратацией. Убедитесь, что вы пьете достаточное количество жидкости, особенно если у вас есть рвота или диарея. Это поможет предотвратить обезвоживание и поддержать общее состояние здоровья.