Поражение тазобедренного сустава на фоне дисплазии
Тазобедренный сустав — самый крупный в организме. Он формируется из головки бедра и вертлужной впадины. Данная патология известна как деформирующий остеоартроз. Чаще всего с этой проблемой сталкиваются люди среднего и пожилого возраста, особенно женщины. Артроз развивается постепенно, часто на фоне уже существующей дисплазии.
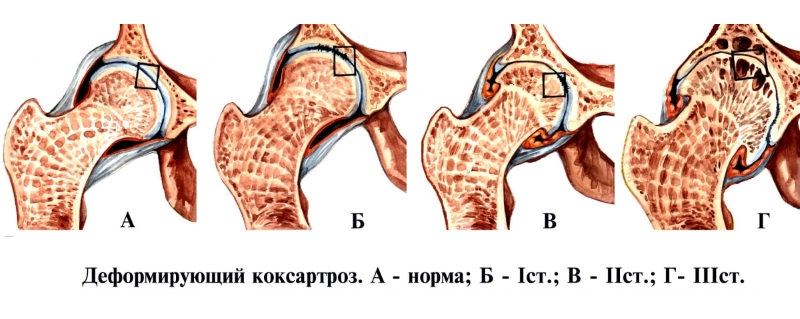
В большинстве случаев поражаются оба сустава одновременно. При двустороннем артрозе прогноз становится менее благоприятным. Выделяют три стадии развития заболевания, основываясь на следующих характеристиках:
- степень сужения суставной щели;
- выраженность болевого синдрома;
- диапазон движений;
- наличие костных разрастаний.
На третьей стадии заболевания консервативные методы лечения оказываются неэффективными. В этом случае единственным решением может стать эндопротезирование.
Врачи отмечают, что лечение диспластического коксартроза тазобедренного сустава требует комплексного подхода. На начальных стадиях заболевания консервативные методы, такие как физиотерапия, медикаментозное лечение и лечебная физкультура, могут значительно улучшить состояние пациента. Однако при прогрессировании болезни и выраженных болях часто рекомендуется хирургическое вмешательство. Врачи подчеркивают важность индивидуального подхода к каждому пациенту, учитывая степень повреждения сустава и общее состояние здоровья. Современные методы, такие как артроскопия и эндопротезирование, показывают хорошие результаты и помогают восстановить подвижность сустава. Регулярные консультации с врачом и соблюдение рекомендаций являются ключевыми для успешного лечения и улучшения качества жизни пациентов.
https://youtube.com/watch?v=2EmOQBTMpjo
Основные причинные факторы
Двусторонний коксартроз развивается на протяжении длительного времени. Основной причиной его возникновения является недостаточность элементов сустава, что является врожденной аномалией. Со временем начинают проявляться симптомы заболевания. К факторам, способствующим его развитию, относятся:
- гормональные сбои;
- интенсивная физическая нагрузка;
- травмы тазобедренного сустава;
- малоподвижный образ жизни;
- застойные явления в кровообращении;
- переохлаждение;
- беременность и роды.
Ожирение также является значительным фактором риска, так как создает дополнительную нагрузку на сустав, что может привести к его разрушению. Некроз головки бедренной кости может выступать в роли пускового механизма. Пациенты могут испытывать дискомфорт после травм, таких как ушибы, удары или падения. Диспластический коксартроз часто наблюдается в сочетании с остеохондрозом и поражением коленного сустава. В группу риска входят пожилые люди.
| Стадия диспластического коксартроза | Методы лечения | Ожидаемый результат |
|---|---|---|
| I стадия (начальная) | Консервативное лечение: физиотерапия (УВЧ, электрофорез, магнитотерапия), лечебная физкультура (ЛФК), массаж, медикаментозная терапия (НПВС, хондропротекторы) | Купирование болевого синдрома, замедление прогрессирования заболевания, улучшение функции сустава |
| II стадия (умеренная) | Консервативное лечение (как на I стадии), возможно добавление внутрисуставных инъекций гиалуроновой кислоты | Улучшение подвижности сустава, снижение болевого синдрома, замедление дегенеративных процессов |
| III стадия (выраженная) | Хирургическое лечение: артроскопия, остеотомия, эндопротезирование | Восстановление функции сустава, устранение боли, улучшение качества жизни |
| IV стадия (терминальная) | Хирургическое лечение: тотальное эндопротезирование тазобедренного сустава | Полное восстановление функции сустава, устранение боли, значительное улучшение качества жизни |
Проявления болезни
Клинические проявления заболевания могут долго оставаться незаметными. При этом недуге могут возникать следующие симптомы:
- периодические болевые ощущения;
- ограниченная подвижность;
- чувство скованности;
- изменения в походке;
- атрофия мышц;
- хромота.
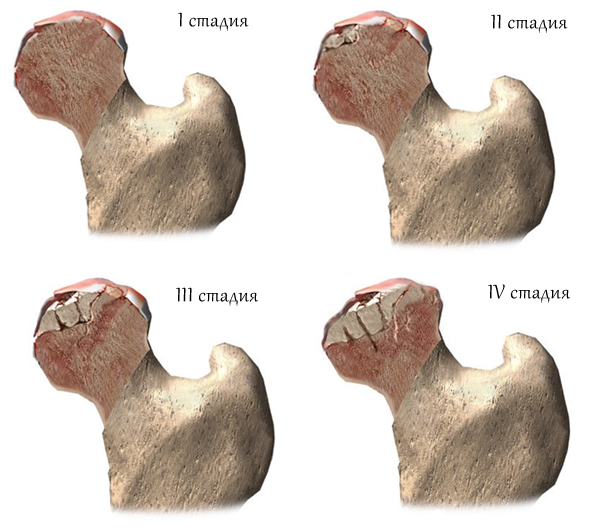
На первой стадии заболевания наблюдается умеренный болевой синдром, который возникает во время ходьбы или физической активности. Боль может ощущаться с одной или обеих сторон в области пораженного сустава, иногда иррадиируя в бедро и колено. В состоянии покоя болевые ощущения исчезают, походка остается неизменной, а тонус мышц в пределах нормы.
На второй стадии диспластического артроза симптомы становятся более выраженными. Боль появляется не только при движении, но и в покое, часто отдавая в пах и бедро. Движения ограничены, особенно в плане отведения и вращения. Хромота становится заметной из-за разрушения хрящевой и костной ткани. Головка бедренной кости приобретает бугристую форму, появляются костные наросты.
Наиболее серьезной является третья степень коксартроза. В этом случае жалобы становятся постоянными как в покое, так и при движении. Часто наблюдаются нарушения сна. Третья степень заболевания характеризуется значительными трудностями при передвижении, выраженной хромотой и атрофией мышц. В патологический процесс вовлекаются не только бедра и ягодицы, но и голени, что может привести к укорочению конечности из-за отклонения костей таза. Боль может беспокоить как днем, так и ночью.
Лечение диспластического коксартроза тазобедренного сустава вызывает множество обсуждений среди пациентов и специалистов. Многие люди отмечают, что ранняя диагностика и комплексный подход к терапии играют ключевую роль в улучшении качества жизни. Некоторые пациенты делятся положительным опытом после применения физиотерапии и лечебной физкультуры, которые помогают уменьшить болевые ощущения и улучшить подвижность. Однако, не все так однозначно: некоторые жалуются на недостаточную эффективность консервативных методов и необходимость хирургического вмешательства. Операции, такие как эндопротезирование, вызывают как надежду на восстановление, так и страх перед реабилитацией. Важно, что каждый случай индивидуален, и подход к лечению должен быть тщательно продуман с учетом всех факторов. Общение с врачами и обмен опытом с другими пациентами помогают многим лучше понять свое состояние и выбрать оптимальную стратегию лечения.
https://youtube.com/watch?v=aEVmfmfwnmE
Обследование пациентов
Лечение пациентов начинается только после установления точного диагноза. Важно исключить другие заболевания, которые могут затрагивать суставы. К таким недугам относятся ревматизм, псориатический и реактивный артриты, а также остеохондроз. Для диагностики требуются следующие исследования:
- рентгенография;
- компьютерная или магнитно-резонансная томография;
- анализ крови на ревматоидный фактор.
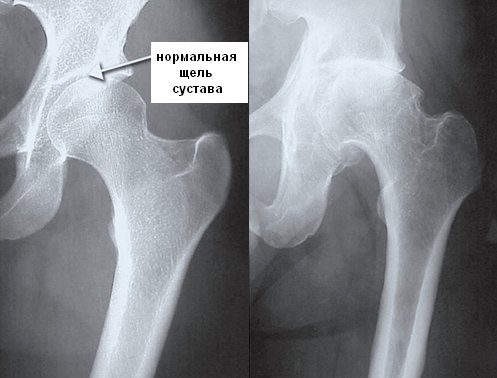
Результаты опроса и осмотра пациента имеют большое значение. Врач должен определить возможные факторы риска развития коксартроза. Основным методом диагностики остается рентгенография, которая позволяет выявить заболевание и оценить степень артроза. На рентгеновских снимках можно заметить следующие изменения:
- костные разрастания;
- сужение суставной щели;
- укорочение конечности;
- смещение головки кости;
- неровные контуры;
- увеличение головки бедра.
При третьей степени заболевания симптомы проявляются ярко. В случае сильной боли может возникнуть ошибка в диагностике, и врач может заподозрить корешковый синдром на фоне остеохондроза. Коксартроз иногда путают с вертельным бурситом, при котором воспаляются ткани в области прикрепления ягодичных мышц. Дифференциальная диагностика также включает патологию Бехтерева, при которой боль, как правило, усиливается ночью.
Лечебная тактика при коксартрозе
Данная патология требует обращения к хирургу и ортопеду. При дисплазии сустава консервативные методы лечения оказываются малорезультативными, так как они лишь замедляют разрушение тканей. В качестве методов терапии применяются:
- медикаментозные средства;
- массаж;
- лечебная физкультура;
- физиотерапия;
- специальная диета;
- эндопротезирование.
Среди лекарственных препаратов используются хондропротекторы, спазмолитики, нестероидные противовоспалительные средства (НПВС) и глюкокортикоиды. В тяжелых случаях гормональные препараты могут вводиться непосредственно в суставную полость. Лечение диспластического коксартроза всегда включает хондропротекторы, доступные в виде гелей, мазей, капсул и таблеток. Наиболее распространенные препараты в этой группе — Дона, Артра, Терафлекс и Хондроксид.
При выраженном мышечном спазме и болевом синдроме можно использовать согревающие мази. Физиотерапия показывает хорошие результаты на ранних стадиях артроза с применением лазера, УВЧ и магнитных полей. Для улучшения питания тканей и предотвращения анкилоза необходима гимнастика. Если медикаментозное лечение не приносит результатов, может потребоваться хирургическое вмешательство.
Наиболее часто выполняются следующие операции:
- артропластика;
- подвешивание сустава;
- протезирование;
- остеотомия.
Если пациент не начал лечение вовремя, при третьей степени артроза может потребоваться удаление поврежденного тазобедренного сустава с последующей заменой его на протез. Эта процедура дорогостоящая, но эффективная, позволяющая сохранить трудоспособность. Третья стадия заболевания не поддается консервативной терапии.
Прогноз для данной патологии в целом благоприятный. Риск для жизни отсутствует, однако многие пациенты становятся инвалидами. После протезирования функция конечности восстанавливается, и такие люди могут вернуться к занятиям спортом. Тем не менее, деформирующий коксартроз на фоне дисплазии остается серьезным заболеванием.
https://youtube.com/watch?v=0MLIwVLJZPg
Вопрос-ответ
Что такое диспластический коксартроз и как он развивается?
Диспластический коксартроз — это заболевание тазобедренного сустава, характеризующееся нарушением его анатомической структуры, что приводит к преждевременному износу хрящевой ткани. Он может развиваться в результате наследственных факторов, неправильного формирования сустава в детстве или травм. Со временем это приводит к болям, ограничению подвижности и ухудшению качества жизни пациента.
Какие методы лечения применяются при диспластическом коксартрозе?
Лечение диспластического коксартроза может включать консервативные методы, такие как физиотерапия, медикаментозное лечение для уменьшения боли и воспаления, а также использование ортопедических средств. В более тяжелых случаях может потребоваться хирургическое вмешательство, включая артропластику или эндопротезирование тазобедренного сустава.
Какова роль физической активности в лечении диспластического коксартроза?
Физическая активность играет важную роль в лечении диспластического коксартроза, так как она помогает укрепить мышцы вокруг сустава, улучшить его подвижность и снизить болевые ощущения. Однако важно выбирать подходящие упражнения и избегать чрезмерных нагрузок, чтобы не усугубить состояние. Рекомендуется проконсультироваться с врачом или физиотерапевтом для составления индивидуальной программы тренировок.
Советы
СОВЕТ №1
Регулярно консультируйтесь с врачом-ортопедом. Диспластический коксартроз требует индивидуального подхода, и только специалист сможет правильно оценить состояние вашего тазобедренного сустава и назначить соответствующее лечение.
СОВЕТ №2
Занимайтесь физической терапией. Упражнения, подобранные физиотерапевтом, помогут укрепить мышцы вокруг сустава, улучшить подвижность и снизить болевые ощущения. Не забывайте о регулярности занятий.
СОВЕТ №3
Следите за своим весом. Избыточная масса тела создает дополнительную нагрузку на тазобедренные суставы, что может усугубить симптомы коксартроза. Правильное питание и физическая активность помогут поддерживать оптимальный вес.
СОВЕТ №4
Используйте ортопедические средства. Специальные стельки, бандажи или трости могут помочь снизить нагрузку на сустав и улучшить вашу мобильность. Обсудите с врачом, какие средства будут наиболее эффективны для вас.